Мобильный: +7 702 3399647, +7 776 0011836
Email: kravchenko.kz@mail.ru
 |
 |
 |
МИОМА МАТКИ - ДИАГНОСТИКА И ЛЕЧЕНИЕ
Миома матки - одна из самых распространенных опухолей женских половых
органов. Распространенность миомы матки колеблется в широких пределах. При
обследовании женщин в возрасте старше 30 лет миома матки выявлена у 15-17%
женщин. Среди жительниц городов частота выявления данного заболевания составляет
19 - 27% . По данным зарубежных авторов средняя распространенность миомы матки
составляет около 30%.
Кроме того, она может возникать снова у 7-28% больных, иногда даже перерождаться
в злокачественную опухоль. Раньше считали, что миомой матки страдают в основном
40-летние женщины, то сегодня проблема еще более актуальна, так как все чаще
миому обнаруживают у восемнадцати- и двадцатилетних. Кому еще только предстоит
рожать детей. А миома матки может стать в этом серьезным препятствием.
Миома матки - что это такое ?
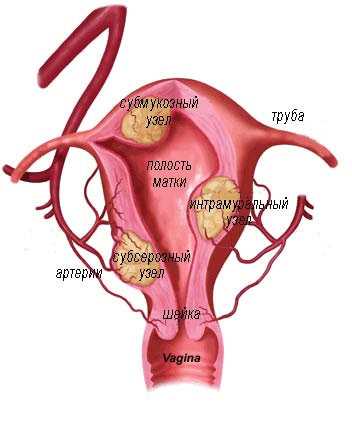
Миома матки или фибромиома - это доброкачественная опухоль происходящая из мышечных волокон матки. По виду миома - это узлы (миоматозные узлы), в зависимости от локализации они могут быть трансмуральными (интерстициальными), субсерозными и субмукозными.
Причины развития миомы матки :
Предрасполагающие факторы. Определенный интерес вызывают характеристики
преморбидного фона, в том числе особенности менструального цикла. Отмечена (с
точки зрения патогенеза и характеристики факторов риска развития заболевания)
тенденция к зависимости между возникновением опухоли и различными отклонениями в
периоде становления менструальной функции - позднее менархе, обильная
менструальная кровопотеря и т. д. Вместе с тем нарушения менструального цикла
возникают в различные возрастные периоды, имеют неоднородный характер и
сопровождаются у одних снижением уровня продукции эстрогенов, у других - их
избытком. Полученные эпидемиологические данные не подтвердили мнения ряда
авторов о наличии прямой взаимосвязи между возрастом начала половой жизни и
возникновением опухоли. Однако наблюдается увеличение частоты выявления миома
матки у женщин поздно начавших половую жизнь (24-27 лет) и живущих ею не
регулярно. В репродуктивном анамнезе больных миомой матки обращает на себя
внимание довольно высокая частота медицинских абортов, что, наряду с
воздействием других факторов, может в известной мере способствовать развитию
миомы. У женщины, перенесшей к 30 годам 10 абортов, риск образования миомы матки
к 40 годам возрастает в 2 раза. У больных с миомой матки до времени выявления
опухоли репродуктивная функция обычно не нарушена, однако отдельный контингент
составляют молодые женщины с быстро растущей опухолью, в анамнезе которых
указания на беременность отсутствуют. Абсолютно достоверно, что намного чаще
миомы матки встречаются у нерожавших женщин.
У больных миомой матки относительно велика частота соматических заболеваний,
причем заболевания сердечно-сосудистой системы встречаются в два раза чаще, а
частота анемий в 20 раз выше, чем в общей популяции. Миома матки чаще выявляется
у больных гипертонией, ожирением.
Чаще миома матки выявляется у женщин умственного труда, связанного с частым
эмоциональным перенапряжением, малоподвижным образом жизни.
Как ранее было известно, миома матки развивается на фоне гиперэстрогении,
прогестерондефицитных состояний, гипергонадотропизма. В 30-40% случаев
склонность к образованию миомы матки все-таки передается по наследству: от
матери к дочери. Существуют так называемые "семейные формы" миомы матки, когда у
всех женщин в семье - бабушки, мамы, тети, сестры - были миомы.
Выявляется миома чаще всего на профосмотре у гинеколога, т.к. сначала миома
вообще никак себя не проявляет и не беспокоит женщину. При этом врач может
только констатировать факт наличия миомы матки. В других ситуациях первыми
признаками миомы могут быт боли внизу живота или в области поясницы,
кровотечения, изменения менструального цикла, нарушение функций соседних
органов, например - учащенное мочеиспускание, запоры.
Обследование пациентки с подозрением на лейомиому матки необходимо начинать с
тщательного сбора анамнеза. Необходимо отметить наличие и количество абортов и
их осложнения, количество родов и их осложнения, наличие внутриматочных
вмешательств (лечебно-диагностических выскабливаний стенок полости матки,
введение и удаление внутриматочных спиралей), перенесение инфекционных
заболеваний, передаваемых половым путем (особенно трихомониаз, хламидиоз,
гонорея и др.). Важным является также уточнение количества потери крови во время
менструаций.
Первым методом обследования является бимануальное влагалищное исследование,
позволяющее заподозрить наличие миоматозных узлов. При этом размеры матки, как
правило, увеличены, поверхность неровная, бугристая, консистенция неоднородная,
с участками уплотнения. Данная пальпаторная картина может и не наблюдаться, что
однако, не исключает наличия миоматозных узлов. Дополнительным скрининговым
методом является компьютерный анализ потенциалов биологически активных точек.
Чтобы определить количество узлов, их размеры, расположение и т. д. необходимы
специальные исследования, в т. ч. УЗИ.
Причем для более точной визуализации узлов и их особенностей необходимо
использовать два датчика: трансабдоминальный и трансвагинальный. В случаях,
когда необходимо дифференцировать лейомиому от аденомиоза или уточнить структуру
миоматозного узла, возможно применение магнитно-резонансной томографии или
компьютерной томографии. При подозрении на субмукозное расположение миоматозного
узла, большую диагностическую роль играет гистероскопия и гистеросальпингография.
В связи с тем, что маточное кровотечение, являющееся одним из самых частых
симптомов лейомиомы матки, может быть также следствием патологии эндометрия, в
случаях, когда есть подозрения на гиперпластический процесс, целесообразно
взятие биопсии эндометрия для проведения гистологического исследования. Помимо
этого, у больных с маточными кровотечениями необходимо определение уровня
гемоглобина и гематокрита, а также оценка системы гемостаза (фибриноген,
протромбин, время кровотечения).
В случаях, когда есть подозрения, что лейомиома прорастает в соседние органы,
можно произвести интравенозную пиелографию и/или рентгенологическое исследование
толстой кишки с барием.
К дополнительным методам обследования относится лапароскопия, позволяющая лучше
оценить миоматозные узлы субсерозной локализации, узлы на ножке, а также
состояние других органов малого таза.
Не следует пренебрегать оценкой гормонального статуса по данным
радиоиммунологических исследований секреции ФСГ, ЛГ, пролактина, эстрогенов,
прогестерона, гормонов надпочечников и щитовидной железы; определением
особенностей менструального цикла по тестам функциональной диагностики;
Обязательно у всех пациенток необходимо брать мазок на выявление хламидий,
микоплазм, уреаплазм и др. в связи с определенной ролью генитальной инфекции в
патогенезе миомы матки.
Дифференциальная диагностика миомы матки.
Миому матки следует дифференцировать от рака или саркомы тела матки, с
доброкачественной или злокачественной опухолью, исходящей из яичника, с
воспалительными опухолевидными образованиями придатков матки, с беременностью.
Диагноз "миома матки" в постменопаузе следует устанавливать осторожно. Надо
искать причину увеличения размеров матки. Рост миомы матки в постменопаузе
связан либо с патологией яичников, либо со злокачественным процессом эндометрия.
Возможно заращение канала. У этих больных проведение зондирования цервикального
канала легко позволяет установить диагноз. При гистологическом исследовании
выделившихся масс и соскоба обнаруживается саркома матки или рак эндометрия.
Тактика выбора метода лечения миомы матки
Проблема лечения больных с миомой матки продолжает оставаться актуальной проблемой в современной гинекологии, в виду высокой частоты этой патологии (20-30%), а также в связи с ее отрицательным влиянием на репродуктивную систему и общее состояние здоровья женщины. Патогенетически обоснованной концепцией лечения этого заболевания является комбинированное воздействие - хирургическое и медикаментозное. Поэтому, несмотря на появление новых оперативных технологий (использование эндоскопической техники, минилапаротомии, эмболизации маточных артерий, лазеров, электро- и криохирургии), гормональная терапия пока не утратила своей значимости. Для этого в настоящее время широко применяются агонисты гонадотропин-рилизинг-гормонов (a-ГнРГ), гестагены, андрогены, антиандрогены.
Консервативное лечение миомы матки
Консервативную, в частности гормональную терапию миомы матки нельзя
рассматривать как альтернативу хирургическому лечению опухоли. Если есть
показания для оперативного лечения миомы, то необходимо производить
вмешательство, не тратя время и средства на лечение, которое либо вовсе не
поможет больной, либо даст временное улучшение. Если женщина отказывается от
оперативного лечения, гормональная терапия становится вынужденной альтернативой.
Лечение гормонами может быть частью комбинированной терапии. Основная цель
гормональной терапии заключается в ослаблении или снятии болезненных симптомов
миомы матки или попытки воздействия на ее рост, а также в снижение величины
кровопотери и продолжительности оперативного вмешательства при гистерэктомии или
консервативной миомэктомии.
Прогрессирующее развитие миоматозного узла можно остановить блокируя размножение
миогенных элементов периферической зоны узла, блокируя процесс гипертрофии
созревших миоцитов, объединенных в гладкомышечные пучки, и стимулируя процессы
апоптоза миоцитов в центральных отделах узла. Отнюдь не все лекарственные
препараты, которые применяются сейчас при лечении миомы матки и действительно
оказывающие лечебное воздействие на симптомы, сопровождающие ее развитие могут
воздействовать на гиперплазию и гипертрофию ее клеточных элементов.
Базовыми препаратами, применяемыми в качестве консервативной терапии миомы
матки, являются:
" агонисты гонадотропных рилизинг-гормонов (ГнРГ);
" антигонадотропины.
Агонисты ГнРГ могут вдвое уменьшать величину лейомиомы матки и купировать такие
симптомы, как меноррагия и боли в области малого таза. Они угнетают маточный
кровоток и повышают уровень гемоглобина и гематокрит. После лечения агонистами
ГнРГ количество эстрогеновых и прогестероновых рецепторов в миоматозных узлах не
изменяется, препараты не влияют на апоптоз в миоме матки. Как у леченых, так и у
нелеченых отмечается изобилие м-РНК эстрогеновых и прогестероновых рецепторов в
миоматозных узлах, то есть уменьшение размеров миомы матки при лечении этими
препаратами обусловлено снижением циркуляции половых гормонов, а не изменениями
в стероидных рецепторах.
Базовые препараты используют в качестве консервативной терапии миомы матки в
течение 6 месяцев. Прием их дольше 6 месяцев нецелесообразен в связи с
появлением значительных побочных эффектов. У женщин в репродуктивном периоде
через 3-12 месяцев по окончании лечения возобновляется увеличение размеров миомы
матки.
Следовательно, консервативная терапия базовыми препаратами является только
первым этапом лечения миомы матки, за которым должен последовать второй этап,
включающий препараты, стабилизирующие достигнутый эффект и обеспечивающие
профилактику рецидива роста миомы матки.
Хирургическое лечение миомы
Больным с миомой матки производят радикальные и консервативные операции. К
каждому из этих методов имеются показания и противопоказания.
Полное удаление матки мотивируется высокой частотой сопутствующих заболеваний
матки: гиперпластические процессы эндометрия, патологические изменения шейки
матки, злокачественные процессы в эндометрии, возникновение саркоматозного роста
в миоматозном узле. Эти изменения чаще возникают у женщин старшего возраста.
Операции могут проводится брюшностеночным или влагалищным путем,
лапароскопически или лапаротомически. Это зависит от ряда факторов: размер
опухоли, необходимость проведения ревизии брюшной полости, выраженное ожирение
передней брюшной стенки, необходимость проводить дополнительное вмешательство на
яичниках, маточных трубах и др.
Вопрос об удалении яичников во время операции в каждом случае решается
индивидуально. При консервативной миомэктомии у молодых женщин, если имеются
кистозные изменения яичников, показана их клиновидная резекция, если же
сопутствующая опухоль яичника - удаление опухоли. В постменопаузе при наличии
патологических изменений яичников их следует удалить.
Производя консервативно-пластическую операцию на матке, маточные трубы следует
сохранять. В случае необходимости пластическую операцию выполняют и на маточной
трубе для восстановления ее проходимости одновременно с консервативной
миомэктомией.
При надвлагалищной ампутации матки или ее экстирпации вопрос об оставлении или
удалении маточных труб решается индивидуально в каждом случае. Если миома матки
сопровождается воспалительным процессом в малом тазе, то маточные трубы следует
удалить, так как они могут быть источником инфекции в послеоперационном периоде.
По тем же соображениям необходимо удалять маточные трубы при некротических
изменениях и гнойном расплавлении узлов миомы матки. Если имеет место
неосложненная миома матки, но маточные трубы натянуты на узлах опухоли, то
сохранять их также не следует. Маточные трубы удаляют и при наличии
воспалительных изменений в них, так как в послеоперационном периоде может
возникнуть пиосальпинкс, в связи с чем в дальнейшем потребуется релапаротомия.
Во всех остальных случаях маточные трубы нужно сохранять, так как их удаление в
какой-то мере нарушает иннервацию и кровоснабжение яичников и приводит к более
быстрому угасанию их функции.
Операции по поводу миомы матки производят в экстренном и плановом порядке.
Экстренные показания возникают при кровотечении, связанном с опасностью для
жизни больной, перекруте ножки миоматозного узла, некрозе или нагноении
миоматозного узла. Во всех этих случаях показана срочная операция.
Противопоказанием к операции является только агональное состояние больной.
При решении вопроса об объеме операции, т.е. ампутации матки или экстирпации ее,
следует руководствоваться состоянием шейки матки. Если патологических изменений
не выявлено, то производят надвлагалищную ампутацию матки. Неизмененную шейку
матки удалять не следует.
В настоящее время во время операции применяются новейшие технические средства:
лазеры (углекислый, аргоновый), специальные ультразвуковые скальпели и т. д.
После лапароскопии заметны только маленькие "точки" 0,5-1 см, так как делаются
лишь 5 мм проколы для введения в живот инструментов. Срок пребывания в больнице
сокращается до 4-5 дней, и сразу после выписки женщина трудоспособна.
В последнее время активно начинает внедряться в гинекологическую оперативную
практику методика эмболизации маточных артерий, позволяющая сократить, иногда до
минимума, размеры миомы и избежать удаления матки.
Если есть возможность сделать операцию влагалищным доступом или с помощью
гистероскопа, не остается вообще никаких внешних следов оперативного
вмешательства. Кроме самой женщины и врача-гинеколога никто никогда не узнает,
какую именно операцию она перенесла.
Показаниями к операции по удалению миомы матки являются:
" боли,
" маточные кровотечения, сопровождающиеся резким снижением гемоглобина и
гематокрита,
" величина опухоли, превышающая размеры беременной матки в 12 недель у молодых
женщин и в 15- 16 недель у женщин после 45 лет;
" субмукозные узлы миомы, имеющих тонкую ножку и склонных к перекручиванию и
некрозу.
" быстрый рост размеров узла, особенно в период климактерия или менопаузы;
" подозрение на перерождение миомы матки в злокачественную опухоль,
" нарушение кровоснабжения в узлах миомы и воспалительные изменения в них,
" нарушение функций соседних органов (мочевого пузыря, кишечника),
" Сочетание миомы матки с другими патологическими изменениями половых органов:
рецидивирующей гиперплазией эндометрия, опухолью яичника, опущением и выпадением
матки.
" Акушерская патология: невынашивание беременности, угроза прерывания
беременности, угроза преждевременных родов и др. у женщин репрорудктивного
возраста, желающих реализовать свою репродуктивную функцию.
" бесплодие (когда все другие причины уже исключены).
Так вот: если операция необходима, то действительно, чем раньше она будет
сделана, тем лучше.
Показания к негормональной терапии миомы матки: размер матки до 12 нед, размер
миоматозных узлов до 2 см, отсутствие нарушения функции соседних органов,
умеренное проявление симптомов, интрамуральное или субсерозное расположение
узлов, противопоказания к гормональным препаратам, отсутствие быстрого роста
узлов.
